 治疗
治疗
治疗:
1.牙颌面畸形正颌外科
治疗的基本原则:为实现矫治牙颌面畸形的特殊目的和需要,正颌外科手术除应遵循一般外科手术的原则和操作外,尚需按照下列基本原则和要求,方能保证治疗的成功。
(1)形态与功能并举:牙颌面畸形患者治疗应达到的目标,是通过矫正牙颌面三维空间结构的异常,实现重建正常的牙颌面三维空间关系,从而恢复患者牙颌系统的正常功能,并改变患者的畸形容貌与

关系,使之达到个体颅面的和谐、匀称至相对美貌的面容。为达此目的,必须准确地测知牙颌面畸形的特点、类型、部位及程度,并通过合理的设计,将畸形的骨段精确切开后,连同附着其上的牙与黏骨膜蒂,易位移植到设计的理想位置,以重建正常的牙颌系统功能。由于牙颌三维结构关系的调整和重新布局,覆盖其表的颜面软组织亦随之发生有规律的变化,呈现出一个新的,令人满意的容貌。因此,正颌外科手术的其他基本原则和操作都必须以此为出发点,并随着医学和科技的进步而不断完善。不言而喻,牙颌面畸形患者的疗效评估也必须以是否达到了功能与形态、容貌俱佳作为标准。
(2)外科与正畸联合治疗:长期的临床实践证明,对牙颌面畸形患者单独地采用正颌手术或单独地采用正畸治疗均难实现功能与形态俱佳的治疗目标。采取口腔颌面外科与口腔正畸联合治疗的原则和方法,是现代正颌外科的重要进展和取得功能和形态俱佳效果的基本途径。通常由口腔颌面外科与口腔正畸科医生以某种方式共同组成治疗组,对每位牙颌面畸形患者的检查资料进行分析、研究、诊断、商讨,制定出全面的治疗计划和实施方案,分工负责,协作配合,共同完成诊治全过程。要点是由口腔正畸医师按计划主持完成术前后正畸治疗,由口腔颌面外科医师主持完成手术治疗,共同定期复查术后病人,并按标准进行疗效评估。
(3)严格而正确的治疗程序:在牙颌面畸形患者的治疗方案确定后,必须按照严格的治疗程序进行,方可获得最佳的治疗效果及避免可能出现的偏差。公认的治疗程序可归纳如下:
①术前正畸治疗:旨在调整不协调的牙弓与牙颌关系,排齐牙列,消除牙的代偿性倾斜。
②确认已定手术计划:术前正畸治疗结束后,应对原定手术计划进行一次最后评估和预测,必要时可对原方案进行适当调整和补充。
③完成术前准备:除常规的全麻术前准备外,应按设计的术式,制备好引导板及骨段移动至矫正位后的固定装置。并根据手术计划,预测效果以及可能出现的问题和对策,向病人做充分的说明并取得其理解与配合。
④进行正颌手术:必须依照经预测确认的手术设计按步施术,不得在术中随意改动,但根据术中实际情况进行必要的适当调整是允许和应当注意的。
⑤术后正畸治疗:旨在从功能及形态美貌效果出发,调整、完善牙列及咬合关系,稳定、巩固治疗效果。
⑥随访观察:了解术后颌、

关系可能出现的变化,进行必要的处理,并行最后的效果评价。移动、矫正后的骨段,在愈合过程中,往往会出现轻微的移位,只要不影响预测效果,一般不作特殊处理。如出现明显移位时,即应查明原因,进行相应处理。根据骨切开后的愈合过程及牙颌系统的生物学特征,术后的严密随访观察至少应持续6个月,其后可每半年复查一次。
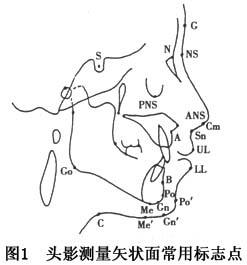
(4)准确的测量分析:正确的治疗计划必须建立在正确的诊断基础上,特别是牙颌面畸形患者的外科治疗。需按选定的最佳治疗方案,通过手术切开并移动牙-骨复合体至理想设计位置,方能达到矫正畸形,重建正常的功能和外形的目的。X线头影测量分析(包括计算机辅助),则是确定牙、颌、面结构和相互关系是否存在异常及其性质、部位、程度,进而得出正确的诊断,并据此设计,选择最佳治疗方案的基础。如牙、

、颌关系应如何调整,骨切开术的部位,术式以及骨段移动的方向、距离等,都需以X线头影测量分析的结果为依据,它是取得牙颌面畸形患者最佳治疗效果必不可少的条件和步骤。
(5)手术模拟设计及预测:正颌外科手术的特点是骨切开线的部位和类型,牙-骨复合体移动的方位和距离,以及恢复正常

关系位置等的量度均需按mm计,手术一经开始,就必须按精确的设计方案和程序进行,不能在手术中随意改变。因此,术前必须在测量分析的基础上,通过模拟设计,选择最佳手术方案和术式,并预测术后的效果。尔后将形象化的手术方案,主要是预测的效果,显示给病人,征询意见,共同认可。可供应用的模拟设计和预测方法包括:
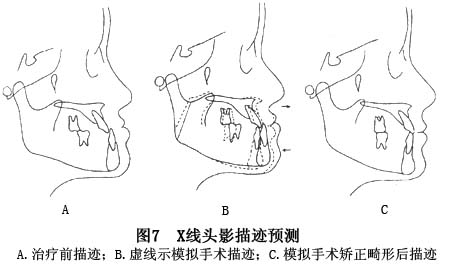
①头影描迹设计、预测:以X线头影测量分析确定的牙颌面畸形描迹图为基础,按预选手术,模拟骨段移动至最佳矫正位,再用别色描迹,确定最佳手术方案(图7)。
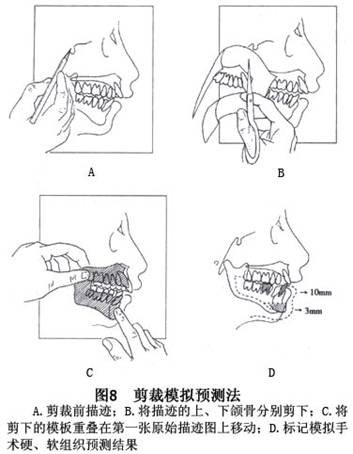
②头影剪裁模拟设计、预测:通常采用透明描图纸或薄胶纸等覆盖于头颅侧位X线片上,进行包括软硬组织侧貌的复制描迹两张,用其中一张,按预选手术计划的骨切开线剪裁,作为模拟切开后牙-骨联合体的模板,之后重叠于描迹板上,再按手术设计,将模拟板移动至计划的最佳矫正位置,从而选择最佳手术方案(图8)。
③计算机辅助模拟设计、预测:计算机辅助设计系统具有快速、准确、简便、能按需要设计出多种以图-线及图像显示的手术方案,以供选择等优点,有利于医师之间和医师与患者之间进行交流、讨论,最后选出双方认可的最佳方案。
④石膏模型外科:将取自患者口腔,包括牙列的上下颌石膏模型,安置固定于

架上,按设计线切开,形成牙-骨复合体石膏模块,再将模块移动至最佳矫正颌、

位置后,用蜡固定。以确定手术设计。
(6)遵循生物学基础的手术:
设计与操作:牙颌面畸形的外科矫治,是通过牙-骨复合体的带蒂易位移植实现的。研究表明,牙槽骨与颌骨的血供不仅来自骨内的离心性血流,同时也获得来自骨周围软组织的向心性血流。骨切开后,牙-骨复合体的血流动力学将发生显著的变化,来自周围相连软组织蒂的血流将成为复合体的主要血供来源,这就为各型正颌外科手术的设计、实施及其合理性与安全性提供了科学的依据和必须遵守的准则。因此,无论骨切开术的设计,或带蒂牙-骨复合体的形成、移植,都必须遵循血流动力学变化的规律,以避免严重并发症的发生,保证手术的成功。
(7)组织分离、牵开与显露:分离、牵开与显露是所有外科手术的基本技术。由于现代正颌外科手术多系经口内途径,在较为狭窄并含有重要解剖结构的深在部位进行操作,其软组织切口和骨切开线均要求十分准确,牙-骨复合体的软组织蒂必须完整无损以保证血供,因此,组织的分离必须精细,牵开必须足够,术野显露和照明必须尽可能充分。
(8)专用手术器械:正颌外科手术的特点和难点在于手术基本都经口内途径完成,手术大多在不能用常规方法止血的狭窄深腔中进行,主要的手术技术是精确的骨切开术,因此,除一般手术器械外,为了保证手术的安全、准确和高质量,对手术器械即有如下的特殊要求:①配置有光导纤维冷光源,适于不同部位和类型手术的牵开器;②具有高强度机械能量(电动或汽动)的微型长柄往复锯(reciprocating saw),左右摆动锯(oscillating saw),矢状切开锯(sagittal saw)及骨钻,并配有各种类型的锯片和钻头;③有效的吸引器;④作骨内固定的微型夹板系统。
(9)牢靠的固定和严密的观察:由于牙颌面畸形的外科矫治主要是通过复合骨瓣的带蒂易位移植实现的,因此必须用牢靠的骨内固定并配合适当的颌间固定维持易位后的骨块于矫正位,直至骨愈合并能对抗导致复发的各种外力影响为止。同时矫正后的骨块必须达到上下牙列的功能咬合位,致术毕常需进行颌间橡皮圈弹力固定。加之骨切开创部很难用常规方法达到彻底止血,致术后早期的创腔渗血难于避免,因此,在术毕麻醉苏醒期及手术当日,必须进行严密的监护观察。以策安全。
(10)病理与心理治疗兼顾:牙颌面畸形患者除有生理功能障碍外,常伴有严重的心理障碍,出现各种类型的心态异常。因此牙颌面畸形患者的治疗,除需恢复其正常生理功能,矫正畸形,重建匀称、和谐的面容外,对患者的心理治疗应特别重视。通常,该类患者的心理障碍比患有身体其他部位残疾者的心理障碍更为明显而严重,并直接反映到治疗的动机,效果等方面。因此治疗医师应对病人的心理状态、求治目的,要有充分的了解和评价,并结合已明确的诊断和选择的治疗方案,向病人作充分而耐心的说明,特别应将可能的治疗效果,尤其是美容效果实事求是地告诉病人,直至对治疗方案取得共识,病人对治疗目标有充分的理解和心理准备时,治疗才宜开始进行。
追踪观察:了解术后颌、

关系可能出现的变化,进行术后效果评价。移动、矫正后的骨块在愈合过程中,通常会出现轻微的移位,只要不影响临床效果,则进行术后正畸,巩固治疗效果即可。但如出现明显的复发倾向时,即需要进行相应的处理。根据骨切开后的愈合过程及其生物力学特点,术后的追踪观察至少应持续6个月以上。
2.术后并发症的防治与护理 随着麻醉学、抗感染、专用手术器械、监护设施的更新,以及手术技术的进步和经验的积累,使具有一定危险性、复杂性和容易出现严重并发症的正颌外科手术,目前已成为相对安全,较易施行,并可进行效果预测,实现功能与形态俱佳的常规手术。但由于手术比较复杂加之手术多经口内途径施行,特别是术前设计不当,麻醉处理与术中操作失误,以及术后护理疏忽,使正颌外科手术的并发症仍时有发生,且可造成十分严重的后果。
(1)术后并发症及其防治:
①呼吸道梗阻:是正颌外科手术易于引起的术后严重并发症,往往发生在术后早期,情况也特别紧急,如未及时发现和正确处理,可危及患者生命。各种类型的上颌骨切开及骨块移位术,均将波及上颌窦及鼻腔的软组织结构。由于黏膜水肿、渗血以及某些病例需将上颌骨段上移等原因而使鼻腔气道变小,形成通气不畅。而下颌支部的手术常可引起咽侧肿胀,致口咽部气道变窄,由于骨切开部及其周围软组织位置深在,很难按常规彻底止血,如骨创明显渗血,可形成咽旁、口底等部的血肿,造成上呼吸道通气障碍。气管内插管可引起声带黏膜的水肿或损伤,使喉通气道变窄。如在拔除气管内插管前未将口咽部的敷料等异物清除,亦可引起急性呼吸道梗阻。应当特别指出的是正颌外科手术在完成骨切开及移动骨块至设计矫正位后,即需固定。即使在应用微型钛夹板作骨内固定的今天,为保持骨块于功能咬合位,

引导板及颌间弹性固定术在术后早期的应用亦是必须的。由此将引起张口困难,尤其在病员的咳嗽及吞咽反射尚未完全恢复以前,渗血及分泌物未能吸出亦是常见的引起呼吸道梗阻的原因。术后的呼吸道梗阻往往可能是多因素合并引起。
为了预防可能出现的呼吸道梗阻,术中应尽量减少对术区黏骨膜及周围软组织不必要的剥离及其他创伤,细心止血,操作轻柔、准确,尽量缩短手术时间。拔出气管内插管前,应仔细清除在口咽部可能遗留的纱布、血凝块及分泌物,拔管后应安置鼻咽通气道,以防舌根后坠阻塞气道,亦便于吸出积留于口咽部的污血及分泌物。在有条件的医院,应将病员护送至复苏室,对生命体征进行24h的监护。病员头部宜置于30°仰卧位,床旁应备置有效的吸引装置和备用的气管切开包,进行专人守护至病员完全清醒,反射恢复并及时吸出口咽分泌物。此外,术中及术后适当应用皮质类固醇类药物,如地塞米松(dexamethasone),或氢化可的松(hydrocortisone),可预防或减轻插管引起的喉头水肿及术后的口腔颌面部水肿。如术后发生呼吸道阻塞症状,应及时查明原因,争分夺秒地进行有针对性的处理,必要时,可经气管内插管吸出分泌物,进行加压给氧,或行气管切开术解除呼吸道梗阻。
②出血:由于正颌手术的特点,术后早期创部轻度渗血较为常见,上颌手术后的鼻腔渗血可喷、滴血管收缩剂,必要时可填塞
碘仿纱条或油纱条,其他部位的渗血可用加压敷料,一般均可奏效。术后明显的持续性出血亦并非罕见,如不进行及时有效的处理,后果严重。严重的出血,除凝血机制障碍者外,一般上颌手术发生于Le FortⅠ型或Ⅱ型骨切开术离断或损伤腭降动脉或颌内动脉后,未能有效夹结血管断端所致,下颌手术则多并发于下颌升支矢状劈开术或下颌支斜行(垂直)骨切开术损伤下牙槽神经血管束所致。出血一般在术后立即出现,但下颌支部出血因引流不畅而形成咽旁或口底部血肿,直至出现呼吸道压迫症状方引起注意。此外,颏成形术后,亦
可由于肌肉及骨断端的渗血,引起口底血肿导致呼吸道梗阻。对术后出血病例应尽快找出原因。对严重出血而一般处理无效者,应立即解除颌间弹性固定,抽吸口咽部血液及分泌物、保持呼吸道通畅,条件许可时,应立即送入手术室,对情况复杂者应争取经鼻腔气管插管全麻,保证呼吸道通畅的情况下,解除骨块内固定,显露创底,查明出血点,进行止血。在深部的活跃出血点,特别是疑为腭降血管或下牙槽血管断端出血时,有效的方法是采用银夹止血。对活跃的渗血区亦可用氩气电刀及
吸收性明胶海绵填塞压迫止血。对骨断端的渗血可采用骨蜡填塞止血。在止血过程中应补充及保持血容量。对于广泛渗血而无确定出血点,采用上述方法后仍渗血不止者,应及时查找有无潜在性凝血机制障碍,以便采取有针对性的有效措施。止血后的创部应反复冲洗,局部加用抗生素,并复位、固定好骨块及

关系。以免发生感染等影响治疗效果。
③感染:由于抗感染技术的进步,特别是抗生素的应用,使正颌手术的术后感染率显著降低,但由于现代正颌手术多经有菌的口腔途径施行,因此仍有发生感染的可能,而骨创感染一经发生,常招致骨切开部不愈合,错位愈合,甚至骨坏死,引起难于处理甚至软硬组织缺损畸形的严重后果。因此,积极预防和控制感染至为重要。一般于术前1~2h开始预防性使用抗生素,术毕创腔内使用抗生素液冲洗,术后常规使用7~10天的抗生素,对施行骨移植或出现可疑感染征象的病例,使用抗生素对防止感染更有积极意义。应当指出,正颌手术在骨切开后,骨块的血供突然显著减少,血流动力学也出现明显变化,但口腔颌面部血供丰富,复合骨瓣的抗感染力仍然是较强的。正颌手术的创部感染一般都与下列因素有关,首先是骨切开线设计不妥或术中处理不当,特别是软组织蒂的撕裂甚至断离。骨瓣附着的软组织剥离过于广泛等原因,引起血供严重障碍,使局部抗感染力明显降低。此外,创部血肿,异物遗留等也是易于引起创部感染的因素。因此避免上述问题的出现,是预防感染最有力的措施。如已发生化脓性感染,则应积极引流并根据脓培养及细菌敏感试验加强抗生素的应用。
④牙及骨坏死:随着正颌外科手术生物学基础研究的进展和以此为基础的手术设计科学化,以及手术技术的提高与手术器械的改进,使正颌外科手术的安全性和可靠性均有显著的提高,整个骨块的坏死已极为少见,但发生牙或骨坏死的可能性依然存在,骨坏死的病例仍有发生。由于软组织张力过大或覆盖不全引起的小区域骨质暴露,有可能出现局部性骨皮质层坏死,如能及时将坏死骨质清除,用
碘仿纱条覆盖创面,一般
可由肉芽组织修复,黏膜上皮逐渐覆盖而愈合。单纯的牙髓坏死,主要发生于个别牙的牙槽骨切开术或节段性骨切开时,损伤切开线两侧的牙周和牙根所致,为防止此种情况的发生,除应正确施行骨切开术外,配合术前正畸治疗,在垂直骨切开线的两侧牙根之间留出足够的间隙,是避免邻接牙根损伤的重要措施。由于外科与正畸联合治疗的开展,个别牙的牙槽骨切开术已极少应用。大块的骨质坏死主要系牙骨复合体软组织蒂设计不当或手术操作有误,引起蒂部撕伤或断裂以及移位骨块附着的软组织蒂分离过度,造成严重的血供障碍所致,如并发感染,将加重骨坏死的形成。而实验研究和大量临床实践证明,直接供给牙骨复合体的知名动脉,如上颌Le FortⅠ型骨切开术涉及的腭降动脉及蝶腭动脉终末支切断后,并不影响牙骨联合体的血供,亦非引起骨块坏死的原因。因此,正确的手术(特别是软组织蒂)设计和操作,保证牙骨复合体的血供,预防感染的发生是避免发生骨坏死的重要而有效措施。
⑤骨愈合不良及错位愈合:骨切开线设计及骨块复位不当,骨块断面接触不良,特别是骨块固定不牢是正颌外科术后出现骨愈合不良或错位愈合的常见原因,而血供不良及局部感染也直接影响骨的愈合。目前,采用小型钛夹板行骨间内固定大大提高了骨块固定的可靠性,也缩短了颌间固定的时间。如骨愈合不良已形成假关节,严重影响牙颌系统功能及形态时,应考虑手术切除骨连接部的纤维组织,复位骨块,或在骨断端之间的间隙内植骨,用钛夹板行骨内准确固定,同时加用短期的颌间固定,以保证骨块在正确位置愈合。此外,在下颌升支斜行(垂直)骨切开术时,如骨切开线偏高,而未终于下颌角,则将出现连接下颌髁状突的近中骨段向内前移位,影响愈合。又如,在下颌矢状骨劈开术中引起的近中骨段骨折,如未能在术中进行正确的处理和牢靠的固定,则术后出现的骨愈合不良及骨段移位,往往需再次手术。
⑥神经损伤:正颌手术可能涉及的神经损伤主要是下颌手术可能引起的下牙槽神经及面神经损伤。下牙槽神经损伤可能发生在下颌骨体部骨切开术、颏成形术或下颌升支垂直(斜行)骨切开术时,但最容易引起下牙槽神经损伤的是下颌升支矢状骨劈开术。经口外途径的下颌骨切开术则有可能引起面神经下颌缘支的损伤。对于上述神经损伤的防治,将在有关手术章节中介绍。
(2)术后护理:正颌手术的术后护理与口腔颌面部其他手术者基本类同,但应特别注意保持呼吸道通畅,在进行了颌间固定的病例尤应加强。及时吸出口腔及鼻腔内的分泌物,对保持呼吸道通畅有重要意义。除术中使用地塞米松(dexamethasone)外,术后10mg/d,静脉滴注,连续2天,对减轻喉头及术区水肿可能引起的呼吸道阻塞有明显效果。如条件许可,将病人送入复苏室进行术后24h的监护更为安全。此外,术区局部冷敷,保持口腔卫生,注意体液及电解质平衡,加强营养等对伤口的愈合及康复均有重要意义。
3.骨段就位后的内固定技术 如前所述,牙颌面畸形的外科矫治主要是通过设计不同类型带蒂颌骨段的异位移植而达到预期目的。正颌外科手术治疗的实践表明,对矫治位骨段稳定而牢靠的固定是保证移位骨段顺利愈合、完成愈合部的骨质改建,恢复到正常的生物力学强度,防治术后并发症及复发的关键因素之一。因此。对正颌手术骨段的固定技术,一直是正颌外科不断研究和改进的课题。近年来随着医用材料和制作工艺的不断进步和完善,微(小)型钛夹板的骨内坚固内固定技术(rigid fixation),已基本取代了沿用多年的骨内钢丝结扎固定技术。并在临床应用中取得了满意的效果。
(1)适应证:
①除下颌支斜行(或垂直)骨切开术,不宜直接对矫正后的远、近心的骨段行骨内固定,而采用其他方式保持远、近心骨段在矫正位外,其他各种类型的术式,如Le FortⅠ、Ⅱ、Ⅲ型骨切开术。上颌前分骨切开术,上颌后分根尖下骨切开术,下颌矢状骨劈开术,下颌前份根尖下骨切开术,以及颏成形术等,均适于采用小型或微型钛夹板行骨段间的坚固内固定。
②颌面部骨折错位愈合所致牙颌面畸形,采用正颌手术切开复位后的骨内固定。
③配合正颌手术进行骨移植后,采用坚固内固定,可防止移植骨块的移位,并减轻其承受的压力,有利于骨切开部及移植骨的愈合,保持矫治后的最佳效果。
(2)钛夹板内固定装置及其选择:
①内固定装置:用于正颌外科的钛夹板内固定装置,主要由钛板及钛钉两部分组成,并根据结构与需要分为小型钛板(miniplate)及微型钛板(microplate)系统两类。常用钛板为通用型。小型钛板的厚度为1.0mm,其螺钉直径为2.0mm,微型钛板的厚度为0.6mm,螺钉直径为1.5mm。钛板按使用需要而设计有数种构型(图9),每种构型所需的钛钉均有5mm及7mm两种长度,可根据所用钛板的厚度及固定部的骨质厚度选用。
②钛夹板的选择和应用:
A.上颌骨的正颌手术:如常用的Le FortⅠ型骨切开术及上颌前部骨切开术等,因切开后的骨段一般无强大的肌组附着,因此在骨段移至矫正位后,受肌肉的牵引力小,对骨段的稳定影响不大,故目前已改用微型钛板系统而少用小型钛板系统固定骨段。使之既达到牢靠固定,又令病人感到舒适。上颌LeFrotⅠ型骨切开术一般每侧选用两副L形四孔钛板,其垂直臂置于骨切开线的上方,即与颅骨续连的上颌骨段,水平臂则置于骨切开缘下方,即矫正复位后与牙列续连的骨段上。每侧选用两只微型钛夹板,一前,一后,两侧对称。钛夹板固定部位的垂直臂选在近骨切开缘上方的上颌骨骨质较厚实部分,即梨状孔外缘,后方夹板的垂直部则固定在骨切开缘上方的颧牙槽嵴部,前后两夹板的水平部均固定在相应部位的上颌牙根尖上方。上述固定部位与采用骨内钢丝结扎固定者相同。如系上颌前部骨切开术,则只需在两侧梨状孔外缘左右各配置一L形钛夹板,固定部位同前。其他类型的上颌骨切开术亦可按上述原则和方法选用合宜的夹板固定。
B.下颌骨的正颌手术最常采用钛夹板作坚固内固定的有下颌支矢状骨劈开(前徙或后退)术:下颌前部根尖下骨切开术及颏成形术等。由于采用钛夹板坚固内固定代替了以前常规采用的钢丝结扎固定,使最易引起术后复发的下颌矢状骨切开术的骨段在矫正位的稳定性显著增加,而由于骨段受强大附丽肌肉牵引移位引起复发或其他的术后并发症则大为减少。下颌矢状骨劈开后的骨段在矫正位的固定需要对抗肌力的牵引和咀嚼力的影响,故应择1mm厚的四孔小型钛夹板和直径为2mm的钛钉。钛夹板应沿下颌张力曲线配置,该张力曲线自下颌升支前缘沿外斜线向前至近牙槽突部,是下颌咀咬肌影响最大,矢状骨劈开后近远心骨段分离后的重叠部,即将四孔夹板安置在沿外斜线横跨下颌颊侧骨切开线的远近心骨段颊侧,在骨切开线的近远心骨段分别经钛板孔各用两只螺钉固定,深透骨皮质。上述小夹板的安置与固定均经口内途径,在同一手术野进行。
此外下颌支矢状骨劈开的坚固内固定亦可采用三支钛螺钉,在张力区呈三角形配置,直接穿越颊舌侧骨板予以固定,而不需用小夹板。由于钛螺钉直接固定一般需经口外切开相应皮肤,再穿越软组织,钻孔固定等缺点,故现已少用。下颌前份根尖下骨切开术及颏成形术的固定部位。
③钛夹板的应用步骤:
A.选择夹板:根据手术类型选择好相应的夹板和螺钉,固定器械,消毒备用。
B.钛夹板成形:将选妥的钛夹板,按固定部位的骨面形态,适当弯制成形,使夹板能与固定处的骨皮质表面贴合,保持固位稳定。
C.恢复上下咬合关系:除单纯的颏成形术外,凡涉及上下咬合关系的正颌手术,在行坚固内固定之前。必须先戴入

引导板,将续连牙列的上、下颌骨两骨段置于与

引导板咬合面吻合的矫正位,并用弹性橡皮圈通过带有挂钩,分别固位于上下牙列的上、下唇弓行暂时颌间固定,保持正常咬合关系的基础上,再行下列操作,以保证内固定后的

关系处于预期的功能位。
D.钻孔固定:在检查确定髁突位于关节窝内的合适位置后,将钛夹板置于骨面的设计位置,再用配套的骨钻,通过钛夹板孔,在相应位置制备骨孔,之后逐一用螺钉固定。
E.暂时的颌间牵引固定:由于肌肉的牵引等因素的影响,即使施行了骨内坚固内固定,亦无法完全阻止骨段可能发生的移位。因此,为保持

关系于功能位,避免骨段移位可能引起的复发,在坚固内固定的基础上,宜用橡皮圈行辅助性颌间弹性牵引固定数日,较为稳妥。
4.正颌外科手术 有关矫治牙颌面畸形的正颌外科手术种类很多。以常见而典型的牙颌面畸形为对象,主要列举最常用、较安全而有效的手术式。为便于理解,应用和避免重复,本节将以手术类型为主线,结合适应证与畸形类型进行介绍。
(1)上颌前部骨切开术:上颌前部骨切开术(anterior maxillary osteotomy)通常是指在上颌前部自
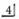
到
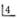
,包括前鼻棘及骨性鼻底前份在内的,保留唇侧或腭侧黏骨膜蒂的骨切开术,用以矫治上颌前部畸形。该术式首由Wassmund于1927年提出,后经学者们不断改进,沿用至今。
①适应证:
A.主要用于矫治AngleⅠ类的上颌前牙及牙槽骨前突畸形。包括前后向的前突和垂直向的过长,患者往往表现上唇不能闭合,露齿,存在前牙深覆盖或深覆

。本术式可按需要,使上颌前部骨段向后或向上后复位,获得满意效果。
B.配合下颌前部根尖下骨切开术矫治双颌前突及某些轻度开

畸形。
②术前准备:
A.按全麻术前准备
B.完成正颌手术前的X线头影测量、治疗设计、疗效预测,以及模型外科模拟手术等常规准备
C.拔除双侧上颌第一双尖牙
D.完成术前正畸治疗
E.按设计术式制备好

导板及骨切开复位后的骨段固定装置
③麻醉:通常应采用经鼻气管内插管全身麻醉。
④体位:仰卧,头略后仰,枕以头圈固位。
⑤手术步骤及要点:上颌前部节段性骨切开术,根据黏骨膜切口及营养蒂所在位置分为经唇侧及腭侧两种入路手术。
A.上颌前部骨切开离断下降术(anterior down-fracture technique):系经唇侧入路术式。该手术以腭侧黏骨膜为软组织营养蒂,操作简便,骨段血供良好,手术野显露充分,视野清晰,骨较易于向不同方向移动,并便于施行坚固内固定。
a.黏膜切口:于设计的切口线区由骨面至黏膜下逐层局部注射含肾上腺素的0.25%利多卡因以减少术区出血,并有利于解剖分离(后列各手术均按此作切开前的局部注射)。在上颌口腔前庭沟底上方的唇颊侧黏膜,起自正对一侧上颌第一磨牙近中处,沿唇颊沟走行方向,直至对侧相应部,用手术刀或电刀作黏膜切口,深达骨面(图10)。
b.骨切开术:经切口沿骨面向上剥离黏骨膜,显露上颌骨前壁、前鼻棘、梨状孔边缘及骨性鼻底。注意保持鼻底黏骨膜的完整,避免撕裂致与鼻腔相通。在第一双尖牙无牙区小心自骨面分离其颊侧黏骨膜。于上颌尖牙根尖上约5mm的骨外板处。用细裂钻刻划标记,以免在作水平骨切开时误伤牙根尖。用薄型骨膜剥离器,分离并置入鼻腔外侧骨壁与骨膜之间。转而仔细分离并向外轻轻牵引上颌第一双尖牙无牙区颊侧的黏骨膜达牙槽嵴部。根据设计预测确定的骨切开方位和去骨量,先在一侧,用骨钻钻孔标示出第一双尖牙区的切骨界限,并沿之作两条骨切开线。继于对侧同样施术(图11)。
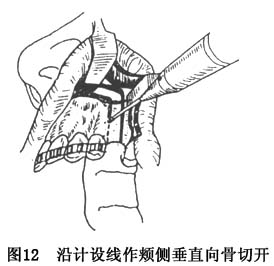
用鼻中隔骨凿,自骨性鼻底部将鼻中隔与上颌前份分离直达水平骨切开线之后方。放置手指于骨切开线相应的腭侧黏膜部,用骨钻与骨凿配合,分别按
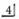
及
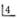
区的设计线作垂直骨切开(图12)。
置手指于腭侧黏膜相应部,用骨钻与骨凿配合,沿设计的
及
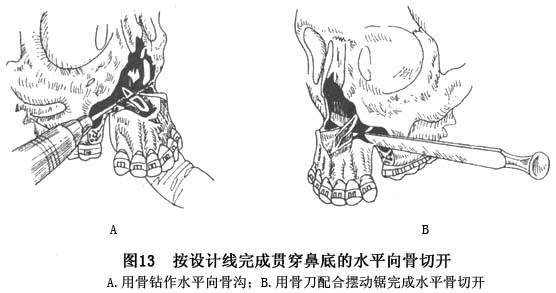
的水平骨切开线,过梨状孔缘,横贯骨性鼻底作水平骨切开,继按设计的去骨量作平行的第2条骨切开线,去除二切开线之间的骨质。在整个骨切开过程中,应始终保持手指在腭侧作引导,力避损伤腭侧黏骨膜(图13)。
用手指或上颌松动钳小心向下离断已切开的前颌骨段,以圆形骨钻修整切开断面的骨刺,直至将前颌骨段向后复位至设计的理想位置,并与戴入的

导板及下牙列吻合。如需将前颌骨段向后上复位者,则可将已分离的鼻中隔软骨下缘切除适量,或用圆钻在骨性鼻底中线部磨出一条相应深度的骨沟,以免在前颌骨块上移复位后引起鼻中隔偏移。
c.固定:戴入预制的

导板作引导,使切开并修整后的前颌骨段就位至计划矫正位置,建立上下颌前牙的协调关系。如骨段就位困难,应查明原因,消除干扰点,直至完全就位。继用预制带挂钩的方弓丝,嵌于先已粘结在牙面唇侧的锁槽内,用拴结丝作上颌牙列的整体固定。再检查确证骨段复位正确后,于适当部位放置微型钛夹板,用螺钉将复位骨段固定,而后用橡皮圈作颌间加强固定(图14)。
在未用微型夹板作前颌骨段骨内固定者,可在唇弓丝固定及

导板引导下,直接作颌间弹性固定。
d.冲洗创腔,缝合软组织切口:在咽部麻醉导管外周填塞有纱条者,伤口缝合后,应解除橡皮圈,取出填塞纱条,再重新换用橡皮圈进行颌间弹性牵引固定。如系用带气囊的麻醉导管者,则无需此步骤。
B.Wunderer术式:此法与上颌前部下降折断法的主要区别在于采用腭侧入路,以唇侧软组织作为上颌前部牙骨块的血供蒂。
手术方法与步骤:在前磨牙颊侧预计作垂直骨切口处切开黏骨膜,切口应在垂直骨切开线稍前方,以避免骨组织与软组织切口相互重叠。平行于相邻牙根完成垂直截骨,在尖牙根尖上4mm左右向前潜行剥离达梨状孔外下缘,在此隧道内将垂直截骨线弯向前方,依相同的方法完成对侧垂直骨截开。然后从一侧垂直骨切开下端到另一侧垂直骨切开线下端靠前方5mm处横行切开腭部黏骨膜,将黏骨膜剥离并向后牵引,暴露腭部水平板,根据术前设计的截骨量,用裂钻作两条横行骨切开线,切除中间骨组织,将上颌前部向前上方掰动,折断残余骨性连接,小心剥离移动骨块上的鼻底黏骨膜,用球钻或咬骨钳去除骨块上的骨性阻力,并注意修整鼻中隔,将上颌前部牙骨块向后向上复位,戴入

导板,作颌间或颌内固定。冲洗后缝合颊侧及腭侧软组织切口。
Wunnderer法作上颌前部骨切开术,因系腭侧入路,故其腭侧术野暴露好,去骨容易,适用于上颌前部后退较多的病例,但此法上移牙骨块时去骨有一定难度,垂直截骨线相邻牙龈术后出现萎缩、牙根暴露及口鼻瘘发生率相对较高。因此,在上颌前部骨切开的术式中,由于上颌前部下降折断术具有视野暴露好,方便各个方向截骨,牙骨块血供丰富及适合作坚固内固定等特点使之在临床上的应用更为广泛。
⑥术后处理及注意事项:
A.病人清醒后送复苏室严密观察各项生命体征,并确保呼吸道通畅(本章以下各手术同此)。
B.注意观察后移骨段的牙龈等黏膜色泽,如有发绀或苍白等血运障碍征象,应查明原因,酌情处理。
C.定时冲洗,保持口腔清洁卫生。
D.注意保持

导板与上下咬合的正确关系位置,对采用微型夹板骨内固定者,可于术后5~7天解除颌间固定,否则,应至术后6~8周解除颌间固定及

导板,检查前颌骨段,如愈合良好,骨块稳定,可改为晚间带

导板4周。
E.术后3个月拆除唇弓丝,酌情进行必要的术后正畸治疗,以获得功能与美容俱佳的

关系。
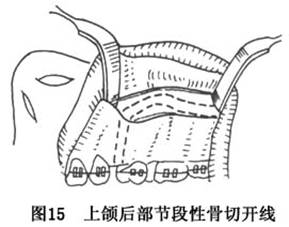
(2)上颌后部节段骨切开术:上颌后部节段性骨切开术(posterior segmental maxillarv osteotomy)是指在上颌骨后份根尖上作水平骨切开,与垂直骨切口相连而切开骨块,使牙骨段移动(图15)。
①适应证:该术式最早用于矫治由于上颌后部牙槽突发育过长所形成的开

畸形,通过截除一部分后牙槽骨质,达到矫正前牙开

的目的。由于LeForⅠ型骨切开下降折断技术的发展以及专用正颌外科器械的问世和进步,使过去许多采用双侧上颌后部节段性骨切开术矫正开

畸形病例都由上颌骨Le FortⅠ型骨切开术所取代。
目前,上颌后部节段性骨切开术主要用于矫正单侧或双侧后牙反

及上颌骨骨折错位愈合形成的单侧后牙早接触与

关系失调。
②手术步骤及要点:手术在气管插管全麻下进行。一般采取颊侧入路术式。
在上颌后部单尖牙至第一磨牙前庭沟黏膜转折处上3mm作水平黏膜切口,向上剥离黏骨膜暴露上颌骨外侧壁。向后潜行剥离暴露上颌骨后壁及上颌结节。水平切口以下黏骨膜少作剥离,在根尖上5~6mm处用往复锯或骨钻作水平骨切口。若需上移后牙-骨段。应根据移动的距离设计并完成两个平行的水平骨切口,两切口间截除的骨质应与牙-骨段上移量相同。在需要作垂直根间骨切开处将黏骨膜分离至牙槽嵴顶,用细裂钻或薄锯片进行垂直骨切开,然后用薄刃骨刀凿断牙槽嵴顶的骨连接。作垂直骨切口时应用示指置于腭侧黏骨膜上,感觉器械深度,以免损伤腭侧血供蒂。最后用一弯骨刀凿断翼上颌连接,此处手法与Le FortⅠ型骨切开术相同,以免损伤翼腭窝内的颌内动脉或(及)其重要分支,造成严重出血。
在完成上述步骤后用手指向下推压需要移动的牙-骨块使腭板弯曲,扩大颊侧骨切口视野,便于手术器械进入上颌窦内截开腭侧骨板,这时最好使用锄形摇摆锯或弯骨刀进行腭板的切开。各个方向的骨切开完成后,充分松动需移动的牙-骨段,将其就位于预先制作的

导板内,用钛板及螺钉作骨间固定。缝合颊侧软组织切口。
③注意事项:
A.防止牙根、牙周及牙髓组织损伤:牙根损伤最易发生在垂直切口两侧的邻牙,尤其是不需要拔牙的病例,因此应选择薄刃骨刀或细裂钻仔细操作。手术创伤及血供不足是影响牙髓及牙周组织健康的主要因素。水平骨切口设计在根尖5mm以上可避免影响牙髓和牙周组织的血供。
B.避免引起牙-骨块坏死:切开移动的牙-骨块愈小,相应的软组织血供蒂也愈小,也就愈容易发生骨间愈合不良甚至骨块坏死。因此合理的切口设计,准确的手术操作及完整的软组织血供蒂和骨段之间足够的接触面积是保证手术成功的关键因素。
C.防止意外出血:离断翼上颌连接处时如果损伤颌内动脉或其分支――腭降血管可导致严重出血,因此在术中应注意这个问题,防止发生意外。
D.注意术后复发:上颌后部节段骨切开术后有较高的复发率,这可能与手术移动牙-骨块的方向和多少有关,而且由于腭部黏骨膜较为致密,不易伸展并导致移动困难,勉强为之从而导致术后畸形复发。因此,手术中应充分离断牙骨块,并牵展腭侧黏骨膜蒂,使牙-骨段充分就位于

导板中。坚固内固定技术的应用可减少术后复发几率。
E.由于上颌后部节段性骨切开术,易于引起一些较严重的术后并发症,加之术前后正畸治疗的配合,致该手术目前已较少使用。
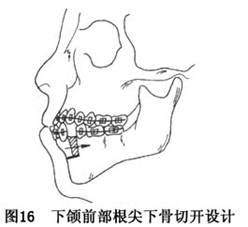
(3)下颌前部根尖下骨切开术:下颌前部根尖下骨切开术(anterior mandibular subapical osteotomy)是指在下颌骨前部(下前牙区)的根尖下作水平骨切开,辅以垂直骨切口,形成带舌侧软组织蒂的前牙骨段,使之向上下或前后移动,并可作一定程度的旋转移动(图16)。
①适应证:主要适用于矫正后牙关系基本正常的下颌前牙及牙槽骨畸形和发育异常,如下前牙反

,深覆

,双颌前突和开

等。目前,该术式在临床上可单独使用,更多的是以辅助术式的形式配合其他手术求得满意的治疗效果。
②术前准备:
A.按全麻做术前准备。
B.摄取头颅X线侧位片及颌骨全景X线片,进行头影测量及VTO分析,同时了解牙根的位置和形态。
C.必要的术前正畸治疗。如果要后退下颌前牙骨段,还须在术前或术中拔除双侧第一双尖牙,以留下间隙供前牙-骨段后移。
D.模型外科。在牙

模型上进行模拟切割移动,确定骨切开位置和方向以及截骨量,同时观察下颌牙弓前后宽度和Spee曲线变化情况。
③手术步骤及要点:
A.软组织切口:在下颌前庭沟黏膜转折处靠唇侧3~4mm作切口,切口长度根据移动的牙骨块大小而定(图17)。切开肌层时应保留部分肌肉在预定水平骨切开线上方的骨面上。将骨膜切开剥离,应尽量保持唇侧牙龈黏骨膜的完整性及牙龈黏膜与移动牙骨块的连接,这有利于术后牙髓及牙周组织的恢复。
B.骨切开(图18):如果需要后退下颌前牙骨段可利用拔除的双侧第一双尖牙处的间隙,根据头影测量和模型外科分析结果,用裂钻或摇摆锯截除全部或部分拔牙处的骨质,让前部牙槽骨后退。只作垂直方向移动者,实施牙间垂直骨切开较为困难,应非常小心勿伤及邻牙牙根。水平骨切开线应置于根尖下5mm。若向下移动则作两平行骨切口去除中间的骨质;若向上移动,遗留的间隙应考虑植骨。下颌前部牙骨块较小,血供来自舌侧软组织蒂,术后骨愈合不良或坏死是最容易发生的并发症。因此,手术操作应仔细,在切开舌侧骨板时,可用手指放在舌侧黏膜上,感觉手术器械的深度和方向,一旦穿透应停止切割,也可切开大部分骨质后,剩余的一点骨连接用薄骨刀轻轻凿断,确保血供蒂不受损伤。
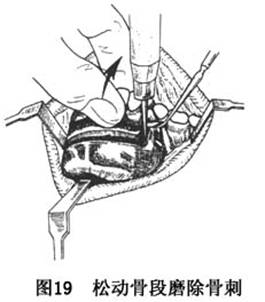
C.松动牙骨块、恢复咬合关系:完成骨切开后,前牙骨段即可松动,去除断面骨刺(图19)调整骨块位置和方向,恢复到术前设计的咬合关系,若发现截骨处有骨干扰影响骨块就位,可在直视下去除修整。
D.固定与缝合:骨块完全切开松动后,试戴

导板,检查是否合适,如果充分就位,即可作固定。骨间可用微小钛板作坚固内固定,如果必要可作颌间固定。固定好后,用盐水冲洗伤口,清除碎骨屑和血凝块,分层缝合创口。
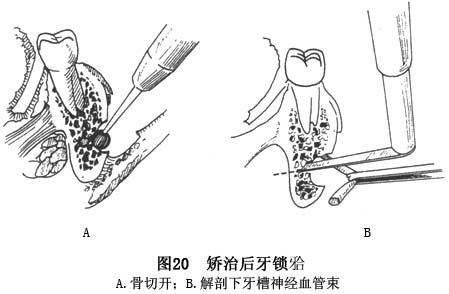
(4)下颌后部根尖下骨切开术:下颌后部根尖下骨切开术(posterior mandibular subapical osteotomy)是指在下颌后牙区作垂直骨切开,水平骨切口可作在下颌神经管的上方或下方,如果作在下颌神经管的下方,必须进行下齿槽神经血管束的解剖。
①适应证:这种手术在临床上应用不多,主要用于矫正下颌后部不协调的上下颌咬合关系,如后牙锁

等。也可作前后方向的适度调整,例如通过移动部分下颌后牙-骨块来消除由于缺失牙形成的间隙,并矫正间隙后方倾斜的牙齿。
②术前准备:同前。
③手术步骤及要点:在下颌后部龈颊沟黏膜转折外3~4mm作水平黏膜切口,一般从尖牙到磨牙后区。切开黏骨膜暴露下颌体颊侧骨板,在需移动的牙-骨段近远中用裂钻或摇摆锯作垂直骨切开,远中垂直骨切口置于磨牙后区,作近中切口时勿伤及邻牙牙根。在根尖下5mm作水平骨切开,如果水平骨切口位于下颌管之上,可直接切开舌侧骨板;如果在下颌管之下,则须先去除部分骨皮质,游离解剖出下齿槽神经血管束,再切开舌侧骨板(图20)。与下颌前部根尖下骨切开术一样,术中应确保舌侧软组织蒂的完整性,保证牙骨块的血供。牙骨块完全切开后,根据需要去除骨质,松动骨段,直至恢复正常咬合关系,用移动骨段牙齿上的正畸固定装置与

导板结扎在一起固定5周左右拆除。也可用微小钛板加螺钉作骨间坚固内固定。
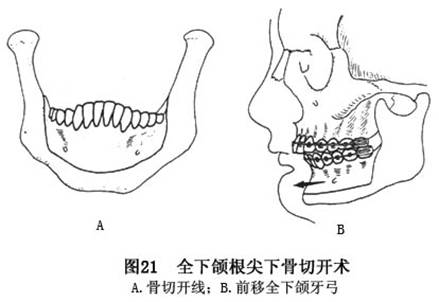
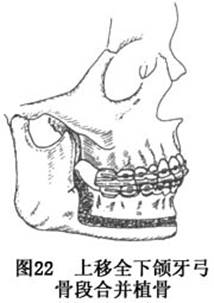
(5)全下颌根尖下骨切开术(complete manelibular subapical osteotomy):
①适应证:主要用于矫正下颌骨前后位置正常而下齿槽及牙弓位置不协调者。可前后移动下颌全牙弓的位置(图21),也可以在中间植骨加高下颌骨,从而增加下面高度(图22)。短面综合征患者,如果唇齿关系正常,下颌高度不足,可采用此术式进行矫正。
②手术步骤:
A.切口:有两种方法。一种是环下颌前庭沟切口,即以一侧下颌支前缘到另一侧下颌支前缘前庭沟黏膜转折处外3~4mm作软组织切口;另一种是双侧磨牙后区至颏孔前的前庭沟切口。
B.暴露下颌骨颊侧骨板切开并剥离黏骨膜至下颌下缘处,去除沿下颌管走行的部分骨皮质,游离磨牙后区至颏孔处下齿槽神经血管束,在下颌管下方切开舌侧骨板,术中注意保护舌侧软组织蒂。
C.完全切开颊舌侧骨板后,用预先设计制作的

导板移动全下颌弓到正确位置。若前移全下颌牙弓,可考虑在后份间隙处植骨;若要增加下颌骨高度,应在水平骨切开处植骨,须作骨间固定。
③讨论:下颌后部及全下颌根尖下骨切开术操作复杂,易于引起下牙槽神经血管以及牙齿、牙周组织的损伤,骨段愈合不良,甚至坏死等并发症,加之术前后正畸治疗的实施,使上述手术目前已极少采用。
(6)下颌升支斜行骨切开术:下颌升支斜行骨切开术(mandibular oblique ramus osteotomy)又称髁状突下升支骨切开术(sub-condylar ramus osteotomy)。如升支骨切开线呈垂直向下者,又称下颌升支垂直向骨切开术(vertical ramus osteotomy),因手术入径不同又可分为口外途径与口内途径两种。由于手术专用器械的发展和手术技术的进步,加之经口内途径手术,有不留口外瘢痕,避免损伤面神经以及方法简易快速等重要优点,符合患者要求,故除非特殊原因,一般经口外途径的升支骨切开术已很少采用,本节主要介绍经口内途径的下颌升支斜行骨切开术(intraoral oblique ramus osteotomy)。
①适应证:
A.主要用于后退下颌,矫治真性下颌前突畸形。即AngleⅢ类

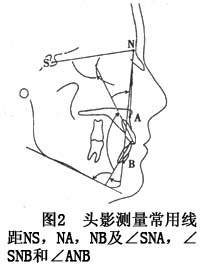
,X线头影测量∠
SNB大于正常,∠ANB小于正常,∠
SNA则视上颌有无异常而定。
B.与其他手术配合,矫治合并有下颌前突的较复杂的牙颌面畸形病例。
②术前准备:
A.完成正颌外科的常规测量分析,治疗设计及疗效预测。
B.术前正畸治疗,特别要注意下颌前牙的去代偿。
C.按后退下颌之设计制备

导板,备妥用于骨间固定的装置。
③麻醉:经鼻腔气管内插管全身麻醉。
④体位:仰卧,头转向对侧。
⑤手术步骤及要点:
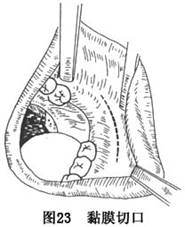
A.切口:自一侧下颌支前缘,距下颌咬合平面上约1cm处,沿外斜线向下切开黏膜及其深面的软组织,至第一磨牙相应口腔前庭的颊侧黏膜处,直达骨面(图23)。
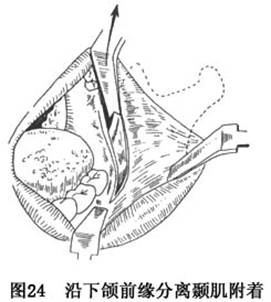
B.剥离:经切口,沿骨面充分剥离下颌支外侧面及其前、后,下缘的软组织,直达乙状切迹,冠状突及髁突颈的下部,但下颌内侧面不予剥离。继用燕尾形剥离器紧贴下颌支前缘骨面,由下而上剥离颞肌附丽直达喙突。继用弯头单齿钳夹持喙突,以作固定和牵引(图24)。
C.显露:沿下颌支外侧面置入下颌支牵张器,并使之嵌合于下颌支后缘,以牵开、保护邻近的软组织,显露手术野,并固定、前牵下颌支,便于手术操作。
D.骨切开术:
a.选用120°角的锯刀片,配置在呈左右摆动的微型骨锯上(oscillating saw)。于下颌支外侧面,上起乙状切迹,斜向下后,历经下颌小舌隆突(antilinqular prominence)后方(相当下牙槽神经孔后方),直达下颌角,全层切开下颌支内外侧骨板(图25)。
b.用小骨膜分离器插入已切开的下颌支两骨段之间,将续连髁状突的近心骨段撬引向外侧,使之重叠于续连牙列的远心骨段的下颌升支部。在撬引近心骨段向外的过程中,需将近骨段下端内侧面的翼内肌及骨膜附丽自骨面适当分离,使之能易于重叠至远心骨段下颌支外侧面为度。继按同法于对侧施术。
E.后徙下颌:将预制的

导板戴入上颌,使续连牙列的下颌远心骨段后退至与

导板咬合面完全吻合的计划位置。检查确定近、远心骨段,特别是下颌髁状突居于关节窝内正常位置后,试作橡皮圈颌间牵引固定。
F.缝合固定:再次检查咬合、面型及髁状突位置无误后,冲洗创腔,观察并妥善处理可能存在的活跃出血点,最后缝合软组织切口,加固颌间橡皮圈牵引固定,双侧下颌支部作轻压包扎。本术式在骨切开后的近远心段之间不作任何骨内固定(图26)。
⑥术后处理:
A.术后24h在复苏室严密观察,其一般术后处理同前。但要特别注意保持呼吸道通畅。
B.术后6~8周解除颌间橡皮圈牵引固定,去

导板,但暂时保留上下唇弓丝,严密观察咬合关系有无变化,并及时作相应处理。如

关系尚不稳定可晚间戴

导板,每侧用两组橡皮圈牵引,防止可能的咬合及骨段移位。
C.术后3个月,可行必要的术后正畸治疗。
(7)下颌升支矢状骨劈开术:介绍经过不断改进而被临床广泛采用的,经口内途径下颌升支矢状骨劈开术(sagittal split ramus osteotomy)。
①适应证:
A.主要用于前徙下颌,矫治对称性或非对称性下颌骨发育不足所致的小下颌畸形,即AngleⅡ类

,∠
SNB小于正常,∠ANB大于正常,∠
SNA则视上颌有无异常而定。
B.亦可用于后退下颌,矫治真性下颌前突畸形。
C.与其他手术协同,矫治伴有真性小下颌畸形或真性下颌前突的双颌畸形等复杂病例。
②术前准备:基本同下颌斜行骨切开术。唯按前徙下颌之设计制备

导板并备妥骨内固定微型钛夹板与固定螺钉。
③麻醉:经鼻腔气管内插管全身麻醉。
④体位:仰卧,头转向对侧。
⑤手术步骤:
A.切口:口内黏膜软组织切口基本同下颌升支斜行骨切开术。
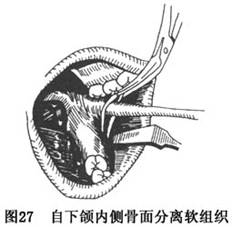
B.剥离:用燕尾形剥离器紧贴下颌支前缘骨面,由下而上剥离颞肌附丽直达喙突,继用弯头单齿钳夹持冠状突。在下颌孔平面以上,沿下颌支内侧骨面仔细分离软组织,至完全显露下颌孔处的下颌小舌及其在后方入孔的下齿槽神经血管束。继于下颌支与下颌体交接部的颊侧,自骨膜下分离软组织,至下颌第二磨牙相应区达下颌下缘。但下颌支外侧面软组织不予分离(图27)。
C.骨劈开术:
a.在下牙槽神经血管束(入下颌孔处)与下颌支内侧骨面之间置入隧道牵引器,将下牙槽神经血管束向内侧牵引并妥善保护。平下颌小舌及下颌孔上缘之上,即下牙槽神经血管束入孔处之上方,用裂钻水平向切开下颌支内侧骨板,后界止于下颌小舌后方,距下颌孔后缘约0.5cm处。骨切开线全长均需深透内侧骨板达髓质骨。在全程中均应注意避免损伤下牙槽神经血管束(图28)。
b.沿下颌支前缘计划切开线钻孔若干,深达髓质骨。继用裂钻将各骨孔连成一深达髓质骨的骨沟,使骨沟之上端与下颌支内侧水平骨切开线相连。自骨沟下端转而向下,经下颌第二磨牙颊侧切开骨外板直达相应的下颌下缘内侧。
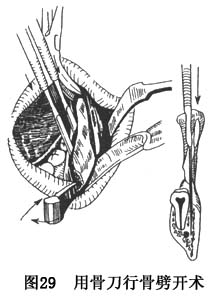
c.用双面薄刃骨刀,分别经下颌支前缘及下颌支、体交接部的骨沟进入,在外侧骨板与髓质骨之间交替敲击深入,逐步完成矢状骨劈开(图29)。
d.用宽厚骨凿经劈开之骨间隙插入,仔细作旋转性撬动,分离已劈开之近心(连接髁状突及下颌支外侧骨板)与远心(含下牙槽神经血管束及牙列)骨段,使远心骨段能无明显阻力地向前后移动。此时。一般可见走行于远心骨段髓质骨内的神经管或部分显露的神经血管束。在劈开及分离的过程中,应特别注意避免损伤下牙槽神经血管束。继以同法在对侧施术。
e.将

导板戴至上颌,向前牵引远心骨段至设计的理想位置,并与

导板的咬合面完全吻合。用橡皮圈作弹性牵引固定,在确证双侧髁状突居于关节窝正常位置,并藉

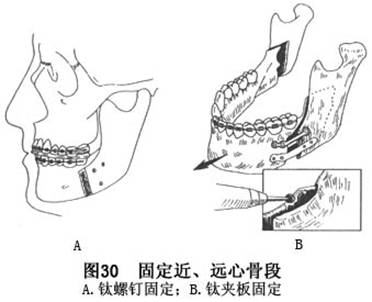
导板获得理想的咬合关系后。用钛骨螺钉在近远心骨段重叠部经颊侧到舌侧骨板作三点式固定,或用小夹板固定(图30),可获得满意的骨间固定效果。
亦可在两骨段重叠部钻孔,用钢丝拴结固定。对突起的骨嵴可用圆钻打磨。
对使用本术式后退下颌,矫治下颌前突的病例,在完成下颌支矢状劈开后,即可按设计需要的后退距离,切除近心骨段的颊侧骨外板相应量的骨质,使远心骨段后退至矫正位(图31)。
⑥术后处理:
A.在用螺钉或钛夹板作骨间固定者,可于术后1周解除颌间牵引橡皮圈,保留唇弓丝。在用骨间钢丝拴结者,术后6~8周才宜解除颌间固定。
B.由于本手术近远心骨段分别受升颌或降颌肌群向相反方向牵引,致术后易出现复发及前牙开

,此外,本手术容易引起下齿槽神经损伤而出现下唇感觉障碍,故除术中应妥善处理各环节外,术后应严密观察。及时处理可能出现的问题。
C.术后3个月,可进行必要的术后正畸治疗。
(8)颏成形术:颏成形术(genioplasty)包括矫正颏部发育过度,发育不良以及颏部偏斜等涉及颏部前后。上下及左右等三维方向异常的多种手术。本节主要介绍以下颌颏部肌蒂骨瓣为基础的颏成形术,也是目前矫治各种颏部形态异常的最佳手术。由于颏部个体差异很大,即使在同一类畸形中,各个患者之间亦有明显的差异,颏成形术最佳的效果是达到与颅面各部分的协调,因此,手术应结合个体面型进行设计。
①适应证:
A.缩短颏部之前后径,矫治前突的颏部。
B.前徙颏部增加其前后径,矫治颏部后缩畸形。
C.增加颏部的高度,矫治颏部垂直方向的不足。
D.减低颏部的高度,矫治颏部垂直方向过长。
E.增加颏部宽度,矫治颏部左右径不足。
F.旋转颏部,矫治颏部偏斜等不对称性畸形。
G.上述某几种情况可同时存在于同一患者,设计时,应兼顾同时存在的异常因素。本手术也常与其他正颌外科手术配合,矫治复杂的牙颌面畸形。
②术前准备:
A.同一般正颌外科手术。但应特别注意设计颏部移动的方向、距离和位置,预测移动后的形态变化。
B.如与其他正颌手术配合,则需作相应的准备。在需增加颏部高度(上下径)者,需作植骨的准备。
③麻醉:以鼻腔气管内插管全身麻醉。
④体位:仰卧。
⑤手术步骤及要点:颏成形术因治疗目的不同而在设计方面亦有不同,但其基本术式和手术方法大体相似。在此。以最典型而常用的矫治颏部发育不足的下颌颏部水平骨切开滑行前徙术为例,描述其手术全过程,对于不同治疗目的,则在相应处作补充。
A.切口:于下唇口腔侧黏膜距口腔前庭沟底约1.5cm处,起自一侧下颌单尖牙远中。止于对侧相应部,沿口腔前庭沟走行方向切开黏膜达口轮匝肌,继沿黏膜切口斜行向下切开肌层、骨膜直达骨面(图32)。
B.剥离:用骨膜剥离器,沿软组织切开线自骨面分离软组织。向下直达下颌下缘。在两侧切口末端相应部,小心解剖,显露颏孔及穿出的颏神经血管束,并适当分离松解神经束,以减少牵张,防止意外损伤。必要时可沿颏下缘相应部横向切开骨膜减张,使唇侧软组织易于向下外牵引,显露整个下颌颏区直达下颌下缘及颏孔之后。用细裂钻在颏中线骨外板处,钻刻一垂直向骨沟,作为骨切开后,骨段移动之中线标志,继按设计线,于根尖下约5mm,经颏孔下方3~4mm平面,用骨钻先在骨外板作水平骨切开线标记(图33)。
C.骨切开术:
a.按标记之水平切开线,用微型往复骨锯(reciprocating saw)或骨钻,自唇侧骨板至舌侧骨板全层切开颏部骨质。骨切开方向可根据需要呈水平,或斜行向下,或斜行向上全层切开颏部骨质(图34)。
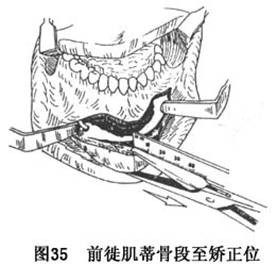
b.用骨凿分离,松动已切开的颏部骨段,检查磨除可能存在于骨切开面的不规则骨棘或突起后,向前牵移颏部骨段至设计前徙之距离和理想位置。注意检查,彻底松解,使附丽于颏部的肌肉和骨膜不致牵拉前徙的颏部骨段回位(图35)。
D.固定:
a.在上骨段唇侧骨板之根尖下作左、中、右3点钻孔,继在下(颏)骨段舌侧骨板与之相对位置分别钻孔。经上骨段唇侧骨孔,过下骨段舌侧骨孔,各穿越一根钢丝。将3组钢丝分别拴结,使颏部骨段在设计之前徙位固定。
b.由于微型钛夹板的研制成功,目前多已采用小夹板直接作骨间固定,可获得十分牢靠的固位效果(图36)。
E.缝合:检查骨块固位正确、牢靠后,冲洗创腔,处理活跃出血点,复位唇侧软组织,在无明显张力情况下,分两层缝合骨膜、肌层及黏膜层。骨膜-肌层之缝合,对防止下唇外翻至为重要。至此,颏部前徙完成,外形立即改善。
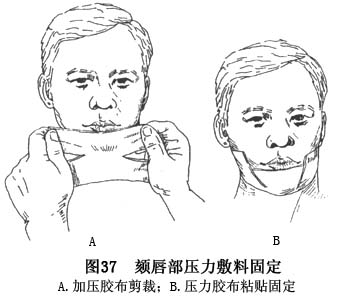
F.唇颏压力敷料固定:用宽胶布覆盖颏及颏下区皮肤,在下唇上提位作加压固定,以消除死腔,防止愈合期中唇下垂,并塑造良好的唇颏转褶部外形(图37)。
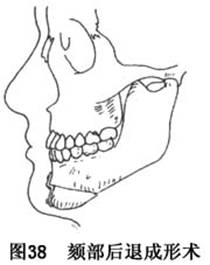
G.在计划后退颏部,以矫治下颏前突的病例,手术步骤基本同前,不同点在作颏部水平骨切开后,在设计的后移位,用微型夹板固定(图38)。亦可于下(颏)骨段之唇侧骨板及上骨段之舌侧骨板相应位置,分别各钻左、中、右3孔,之后经下骨段唇侧各骨孔,过上骨段舌侧相应骨孔,分别穿越一根钢丝,在设计之后移位置,分3组结扎固定,完成下颏后退。
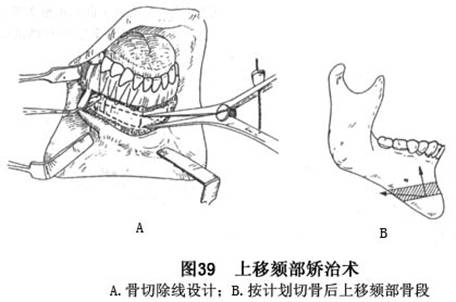
H.在欲减短垂直向颏部高度并使颏部略向后移,以矫治颏部在垂直和前后向过大和前突的病例,则可按设计需要,切除过多的颏部骨质,移动颏部骨段至理想位置后,用微型夹板或钢丝固定(图39)。
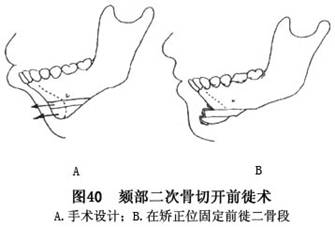
I.对颏部过小,且高度不足之病例,在颏部骨切开前移并下降的基础上,于下降后的上下骨断面之间的间隙内,按设计需要量,作自体骨移植后固定。亦可在颏部按设计需要,作二次骨切开形成两段骨块,交错前移后,用微型钛夹板固定(图40)。
J.对颏部前后向发育不足所致后缩畸形,但下颌颏高度(上下距)过大的病例,可按设计需要量,在前徙颏部骨段的同时,切除部分骨质后,用微型夹板固定。
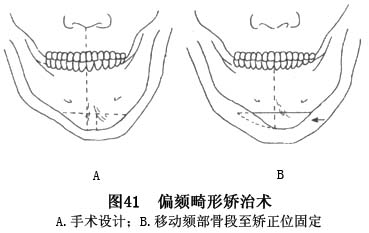
K.对于轻度的偏颏畸形,应先标记出面部的正常中线及偏移的颏中线,设计好颏部骨切开线,及矫正偏颏的移动方向和距离。按前述步骤显露下颌骨颏区,用细裂钻在其唇侧骨板上分别刻划出正常面中线及偏移后的颏中线,作为颏部应移动的距离和矫正位的中线标志。完成颏部骨切开,旋转颏部骨段至矫正位后,用微型夹板或钢丝作骨间固定(图41)。
⑥术后护理:同前。
(9)全上颌骨水平向骨切开术:全上颌骨水平向骨切开术(total horizontal maxil-lary osteotomy)又名Le FortⅠ型骨切开术(Le Fort Ⅰ os-teotomy,或Le Fort Ⅰ down fracture procedure)。本手术基本上是按上颌骨Le Fort骨折分类的典型Ⅰ型骨折线的走向和部位,切开上颌骨各壁,仅保留以腭侧黏骨膜为主的软组织蒂。使断离的上颌骨骨段能向上、下、左、右及前方移动,以矫治不同类型的上颌骨畸形,并常与其他正颌外科手术配合矫治复杂的牙颌面畸形。
①适应证:
A.前徙上颌,矫治上颌骨前后向发育不足。
B.下移上颌,矫治上颌骨垂直向发育不足。
C.上移上颌,矫治上颌骨垂直向发育过度。
D.旋转移动上颌,矫治上颌骨不对称性畸形。
②术前准备:
A.同一般的正颌外科全麻术前准备。
B.准确的头测量分析,治疗设计及疗效预测。
C.术前正畸治疗。
D.按设计制备

导板,备妥微型夹板等骨内固定及颌间固定装置。
③麻醉:经鼻腔气管内插管全身麻醉。
④体位:仰卧。
⑤手术步骤及要点:上颌骨水平向骨切开术因矫治的畸形与目的不同,致在某些环节的处理上略有不同,但骨切开术的基本步骤一致。现以上颌Le FortⅠ型骨切开前徙术矫治上颌骨前后向发育不足为例,描述典型的手术过程。对不同的上颌骨畸形与矫治目的,则在相应操作步骤做必要的补充。
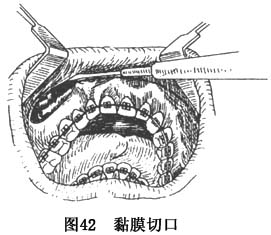
A.切口:在上颌口腔前庭沟顶唇侧唇颊黏膜部,起自一侧颧牙槽嵴对应处,沿前庭沟走行方向作黏膜切口,直达对侧梨状孔缘相应部,深透骨膜(图42)。
B.剥离和显露:经切口起端,自颧牙槽嵴向后上作潜行分离直达翼突,但切口龈方之软组织不予剥离。继按同法将软组织切口延伸至对侧颧牙槽嵴相应部,并向后作潜行分离至对侧翼突。转而沿上颌骨前、外侧壁向上剥离黏骨膜至显露眶下孔下缘。继由梨状孔缘分离鼻腔外侧壁及鼻底黏骨膜,用小骨膜剥离器自梨状沟分离鼻中隔前份黏骨膜,显露骨性鼻底的前部(图43)。
C.骨切开术:
a.用小裂钻分别在
,
,及
,
的相应上颌骨壁区作一垂直向浅骨沟,作为测量上颌骨前移的标记。继于上颌尖牙及第一磨牙根尖上约4mm平面作一水平向浅骨沟,以示水平骨切开线的位置(图44)。
b.用薄型骨膜牵开器置入鼻腔外侧骨壁与黏骨膜之间,以保护黏骨膜。用往复式微型骨锯或骨钻(图45)沿设计的骨切开线,自一侧梨状孔缘向后达上颌翼突与上颌骨壁联结部作骨切开,继而用小型骨刀自己切开的骨间隙插入,小心切开上颌骨内侧及后壁,但慎勿伤及后壁咽侧的黏骨膜。再按同法于对侧施术。最后用薄型骨刀自骨切开线插入,试行轻轻撬动分离骨块(图46)。
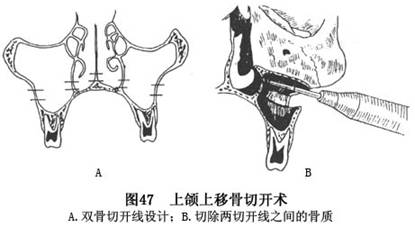
c.如需上移上颌,矫治上颌垂直距离过大的病例,此时即可按设计上移的距离,再作一条与第一条骨切开线平行的骨沟,并切除其间的骨质(图47)。
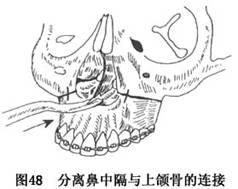
d.用鼻中隔骨凿,自上颌前鼻棘梨状沟处向后将鼻中隔软骨自中线部与上颌骨分离(图48)。
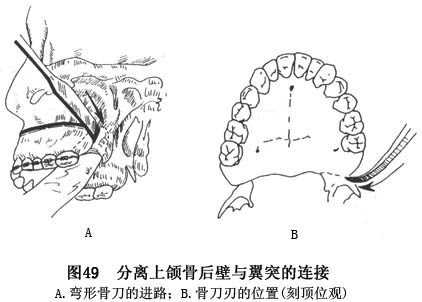
e.用弯形骨刀,经颧牙槽嵴潜行分离部进入,紧贴骨面向后,将翼突与上颌后壁联结处分离,但切勿折断翼突(图49)。
f.用宽厚骨刀插入已切开的骨间隙,轻轻撬动,分离骨段,继用手法将已分离之上颌整体骨段向下施压,至完全离断其各壁之骨性连接。立即检查创腔内,特别是上颌后壁来自腭降血管之活跃出血点,并用银夹彻底止血。如需要,可用上颌松动钳分别夹持鼻底及腭部,缓慢施力,松动已切开之上颌骨段,使之能牵引至设计的矫正位置(图50)。
g.用圆钻磨除骨切开断面的骨刺或突起,使前徙的上颌骨能完全平稳地就位。
h.戴入

导板,查证前移之上颌已按设计就位并与下牙列

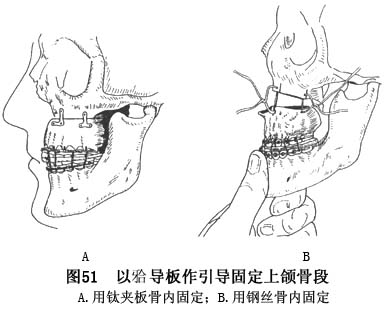
面吻合固定后,作骨间固定。固定之方法可采用微型钢板或骨间钢丝结扎,加悬吊钢丝,经

导板侧翼之小孔将矫正后之上颌骨段加强固位,并作颌间弹性牵引固定,保持良好的咬合关系(图51)。
i.在上颌前徙超过5mm的病例,需在前徙后遗留于上颌后壁与翼突之间的间隙内,用相应大小的自体骨植入(通常取用髂骨),以阻止前徙的上颌后退引起复发。
j.如需上颌下移,以矫正上颌垂直向发育不足的病例,则应按设计要求下移上颌并在遗留间隙植入相应量的自体骨后,再作上述固定。最后缝合黏膜切口(图52)。
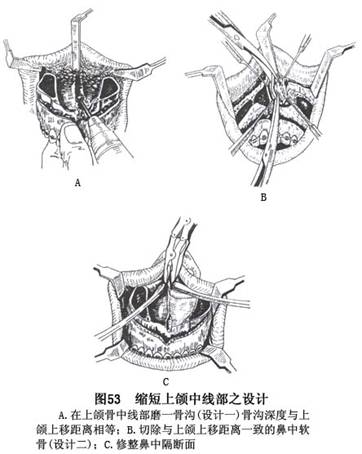
k.在上移上颌矫治上颌垂直向高度过大的病例,可按上移的距离于上颌骨段中线部磨一骨沟或去除相应量的鼻中隔软骨,以防止上颌骨段上移复位后发生鼻中隔偏曲(图53)。
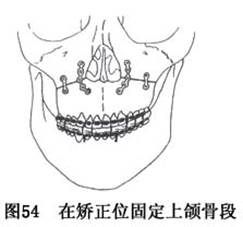
l.在上颌骨段借

引导板及颌间弹性固定恢复咬合关系并行骨间固定,缝合黏膜切口后,解除颌间固定的橡皮圈,清理口咽腔,检查一切正常后,重新用橡皮圈行颌间固定(图54)。
⑥术后处理:
A.除前述的正颌外科全麻术后护理外,应在监护下严密观察24h。特别注意保持呼吸道通畅,处理创口可能出现的渗血。
B.如采用微型钛夹板作骨间固定者,可于术后10~14天解除颌间固定。如骨间采用钢丝结扎加悬吊钢丝固定,应在术后第8周拆除悬吊钢丝以及颌间弹性牵引与

导板,严密随访观察,及时处理可能出现的骨段移位。
C.术后3个月骨性愈合稳定后,可进行必要的术后正畸治疗,以巩固疗效获得较理想的咬合与美容效果。
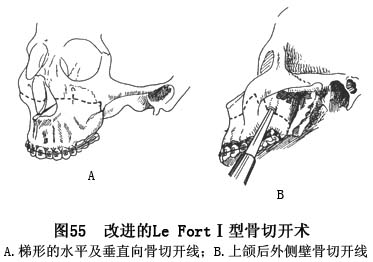
(10)改进的Le FortⅠ型骨切开术:(Modified Le Fort Ⅰ osteotomy)
由于上颌窦壁骨质较薄,在采用典型的Le FortⅠ型骨切开术前徙上颌后,其骨切开断面之间的接触面狭窄,前徙的上颌骨段又无足够的支撑基台,致易发生术后移位。为增强前徙上颌骨段的稳定性,在手术设计方面进行了不断的改进,现介绍一种较好而适用的阶梯状Le FortⅠ型骨切开术。
①适应证:
A.需行Le FortⅠ型骨切开术者。
B.尤适于伴颧骨发育不足的病例。
②术前准备、麻醉、体位及手术步骤基本同Le FortⅠ型骨切开术,现补充手术设计及要点如下。
A.切口及显露:采用Le FortⅠ型骨切开术的口内黏膜切口。在从骨面分离软组织的过程中,应将附着于颧弓前下份的咬肌区骨面分离,以备在此处作梯形骨切开。
B.骨切开术:按设计的骨切开术自一侧梨状孔外缘平行向后,至颧弓根下缘上方约5mm处,转而垂直向下,过颧弓根下缘作骨切开术。继转入深面,在相当上颌第2磨牙根尖上约5mm处,用摆动锯呈水平向切开上颌骨后外侧壁,止于该骨壁与翼突连接处(图55)。
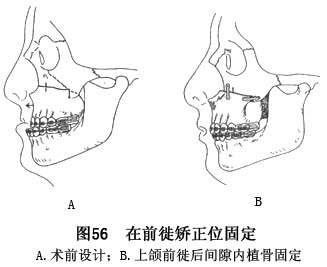
C.在一侧离断上颌骨的各壁及骨性鼻中隔与上颌骨在鼻底的连接后,于对侧同样施术。随即折断、松动已与颅面骨分离的上颌骨段、修整骨段面可能存在的阻力点,使上颌骨段能无阻碍的移动。
D.将

导板戴入上颌牙列,牵引、前徙上颌骨段至设计的矫正位置,确证与下颌牙列咬合面吻合后,在颧上颌梯形骨切开部及翼上颌连接部所遗留的骨间隙内,植入相应的自体骨或有生物诱导活性的人工骨,再用钛夹板作骨间内固定。最后加用橡皮圈行暂时的颌间弹性牵引固定,以保持矫正后的咬合关系(图56)。缝合软组织切口。
术后处理基本同Le FortⅠ型骨切开术。
③讨论:
A.本手术的特点是将上颌Le FortⅠ型的水平骨切开线,在骨质致密而厚实的颧上颌连接部转而垂直向下切开骨质过颧弓根下缘,形成包括部分颧骨在内的上颌骨段,前移后,骨段后份可获得良好的骨断面接触及支撑,从而增强了前徙上颌在矫正位的固位和稳定。
B.将本术式略加修改,即可用于需要下移或上移上颌的治疗。
C.需保持左右两侧相应切口平行、对称,以免前徙上颌出现不协调。
D.如患者伴有下颌畸形,则应在完成上颌骨切开及前徙固定后,再按计划术式施行下颌骨切开矫正术,使上、下颌牙列在

引导板相应的咬合面吻合后,行暂时性颌面弹性固定,如系作下颌支斜行骨切开后退者,颌间弹性固定应维持3~4周。
(11)改进的Le FortⅡ~Ⅲ型骨切开术:改进的Le FortⅡ~Ⅲ型骨切开术(modified Le FortⅡ~Ⅲosteotomy)系综合Le FortⅡ型与Ⅲ型骨切开线进行改进,不切开鼻额缝,不切断翼突。形成上颌-颧骨复合体,既可简化手术,提高手术的安全性,又达到矫治面中份凹陷畸形的目的。
①适应证:
A.颧上颌发育不足所致面中份前后向及垂直向发育不足,伴有下颌发育过度(安氏Ⅲ类

)。
B.鼻突度基本正常
C.配合其他手术同期矫正面下1/3畸形。
②术前准备、麻醉、手术体位:同上颌Le Fort Ⅰ型骨切开术。由于往往需同期矫治下颌前突畸形,故应特别仔细进行术前设计、手术预测及

引导板的制作。
③手术步骤及要点:
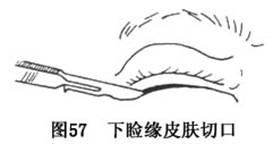
A.切口:由于单一的切口和入路难于满足眶底及颧、上颌骨切开的需要,因此采用口内及口外切口配合,先口外,后口内(亦可先口内,后口外)的手术程序较仅用口内切口和入路为佳。口外切口选用:
下睑缘皮肤切口:于下睑睫毛下,距下睑缘2~3mm,内起内眦点下,外达外眦点下2~3mm处,与睑缘平行作长约2.5~3cm的皮肤切口,转而向下外呈角形作长约0.5cm皮肤切口(图57)。本手术亦可采用经头皮冠状切口入路,但在切开眶底时往往还需加用下睑切口。
B.暴露:用皮肤拉钩轻轻牵开皮肤创缘,沿皮肤切口自皮下向上,向下潜行分离达眼轮匝肌,直至可扪及眶下缘平面。用牵引器将眶内容物轻轻向后牵引,使之进入眶内,继而沿眶下缘下方切开眼轮匝肌及骨膜,防止损伤眶隔膜引起眶内脂肪脱出。即由骨膜切开区骨面向下分离直达眶下孔缘,查明并解剖由眶下孔穿出的眶下神经血管束。转而向内下,行骨膜下潜行分离达梨状孔外缘。向外下自骨面潜行分离达上颌骨前外侧壁、颧骨及颧弓根部。经眶下缘掀起眶底前份骨膜,向内小心分离,显露泪嵴和泪沟,慎勿伤及泪囊、鼻泪管及内眦韧带,显露泪腺窝及眶内壁前份后,继由眶底向后分离,显露眶下裂,向外侧分离达外眦韧带,但勿损伤。创腔填塞止血。
C.上颌-颧骨复合体上部骨切开术:
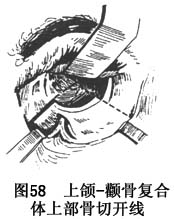
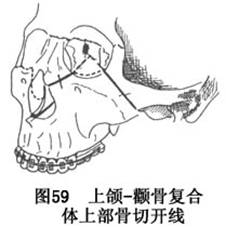
a.用往复锯自眶下缘相当眶内壁与眶下缘交界处,向后外经眶底至眶下裂行骨切开,切开线终于眶下裂距眶下缘6~8mm处。再由已切开的眶下缘向内下,经上颌骨前内侧壁直达梨状孔外缘行骨切开,但不进入鼻腔。继由眶底内侧切开线的终端向外,过眶外缘与下缘交角处,转向外下后方,经颧骨直达颧弓根下缘,行骨切开术。用骨刀轻轻离断眶底内、外骨切开线在后方的交汇连接,填塞止血。在此过程中需特别小心保护并避免损伤眶内容物及眶下神经(图58)。
b.按同法于对侧施术。需注意各相应的骨切开线要与对侧者协调一致,以保证上颌-颧骨复合体呈对称性前移。
D.口内切口:按Le FortⅠ型骨切开术式作口内黏膜切口。白骨膜下分离显露上颌前外侧壁,使之与分离的眶下创腔相通。向后分离直达翼突与上颌后壁连接部。再经梨状孔缘自骨面完整分离鼻底软组织,显露前鼻嵴处中隔软骨及鼻腔外侧骨壁至下鼻甲基底部。
E.上颌-颧骨复合体下部骨切开术
a.按常规用鼻中隔骨刀自前鼻嵴上方,与硬聘平行向后切断骨性鼻中隔与上颌骨的联系,直达后鼻嵴。向内牵开并保护鼻腔外侧壁黏骨膜,小心用薄型骨刀或往复锯切开鼻腔骨性外侧壁,使与眶下缘内侧至梨状孔缘之骨切开线通连(图59)。
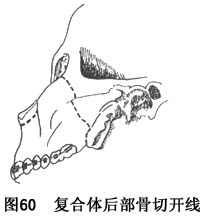
b.经口内切口用弯形骨刀向后,紧贴骨面,越过颧牙牙槽嵴直达翼突与上颌连接部,并小心用骨刀刃将二者分离但勿离断翼突。继由此,经翼颌缝外缘向上前切开上颌骨的后外侧壁,直至与眶底过眶外缘之骨切开线通连(图60)。在此过程中,应仔细避免损伤颌内动脉及翼静脉丛。
c.按同法于对侧施术。注意使各骨切开线与对侧者协调一致。
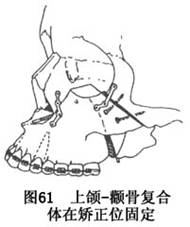
F.移动并固定上颌-颧骨复合体:检查并确证各骨切开线已完全分离,复合体骨段亦完全断离并可移动后,修整妨碍复合骨段移动的骨断面阻碍点,再将上颌-颧骨复合体向前、上方移动至计划矫正位置,继用小型钛夹板作骨段内固定。为加强固定,可在颧上颌骨切开线部置入固位钛螺钉(图61)。
G.对同时伴发下颌前突的病例,即可按计划,经口内行下颌支斜行骨切开或下颌升支矢状骨劈开术矫正下颌前突。在后退下颌前,先将术前备妥的

引导板戴于上颌牙列,再将后退的下颌骨段,按常规方法后退至与

导板的下颌咬合面吻合位置。
H.颌间弹性牵引固定:对同期施行了下颌支斜行骨切开后退术的病例,用橡皮圈弹性固定上下颌5~6周,如采用下颌支矢状骨劈开后退下颌并用钛夹板行骨内固定者,颌间弹性固定可减少为术后4~5天。
④术后护理:基本同上颌Le FortⅠ型骨切开术。
⑤讨论:
A.本改进术式具有下列优点
a.简化了手术(特别是免去了鼻-额缝区骨切开),减少了手术危险性和并发症,缩短了手术时间,在保证手术有效性的前提下,提高了安全性。
b.上颌-颧骨复合体向前并微向上移动后,可明显改善面中份发育不足所致畸形,前移后的骨切开面之间无明显骨缺损间隙,故一般无需植骨。
c.多数骨断面之间有良好的接触,特别在颧骨与上颌骨颧突连接部骨质厚实,有利于愈合及固位。
d.采用小夹板配合固位骨螺钉作骨间内固定,有效的增强了移动骨段的固定并可防止术后移位。
B.对下列情况不宜采用本改良术式
a.明显的不对称性牙颌面畸形(包括水平向和垂直向)。因此种病例其左右两侧需有明显的不同移动度,才能矫正畸形(含

平面)。
b.上颌缩窄需要分段切开上颌以同期扩大上颌横径者。
C.本术式一般均用于上、下颌同期手术,且上颌-颧骨复合体除前徙外,同时亦微有向上方的滑行移动,因此术前的测量、骨切开线位置、骨段移动方向和距离以及中切牙切缘与上唇缘的相应位置的设计,均应特别仔细而准确。
D.除正颌手术均应注意的事项外,由于本术式需切开眶底及眶缘,在操作中的每一步骤均应小心,避免损伤眶内容物及眶下神经血管束。
(12)同期双颌畸形矫治术:(simultaneous surgical correction of bimaxillary deformities)
牙颌面畸形往往同时累及上下颌骨,由之引起的畸形和功能障碍均较严重,治疗亦较复杂。随着正颌外科学的发展,使同期矫治复杂的双颌畸形成为可能,并在功能与美容效果上均可达到满意的程度。
由于累及上、下颌骨的畸形类型和程度不一,其治疗设计也有差异,但外科手术的基本原则及相应的手术方法一致。其术前准备、麻醉选择也基本同前。由于上、下颌骨需在同期手术中,分别向不同的三维空间方位移动,以矫治畸形并恢复正常

关系,因此,术前的头影测量分析、诊断、手术设计、疗效预测、术前正畸,以及

导板的制作等均应特别仔细、准确。
鉴于采用的主要手术方法已分述于前,在此,仅以最有代表性的双颌畸形为例,将相应的手术设计和方法简介如下。
①下颌前突伴上颌骨发育不足的矫治术:(surgical correction of mandibular prognathism with maxillary deficiecy)
A.手术设计:采用上颌Le FortⅠ型骨切开术前徙上颌,配合经口内双侧下颌支斜行骨切开术(亦可采用双侧下颌支矢状骨劈开术)后退下颌。如手术预测发现,在下颌后退并与前徙的上颌协调后,颏部仍显前突者,可按设计需要补充颏成形后退术(图62)。
B.手术步骤与要点:
a.骨切开术:通常可按前述方法先进行下颌支斜行骨切开术,继而施行上颌Le FortⅠ型骨切开术。
b.复位、固定与缝合:戴入

导板。按计划将已离断的上颌向前牵引至计划位置,继将下颌后退至设计位置并与

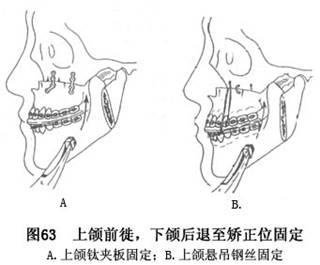
导板的咬合面吻合,观测符合要求后,先作上颌骨间固定(微型夹板及拴结均可),随即在下颌后退位作颌间橡皮圈牵引固定。在上颌用钢丝拴结固定者,必须作上颌钢丝悬吊术(图63)。
c.术后处理:同前,需至少监护24h。由于上下颌均施行了较大手术,要特别注意观察出血和水肿,加强护理,保持呼吸道通畅。
②上颌垂直向发育过度伴开

的矫治术:(surgical Correction of vertical maxillary excess with open bite)
典型的表现又称长面综合征(long face syndrome),并常伴有下颌后缩发育不足。
A.手术设计采用上颌Le FortⅠ型骨切开术,上徙上颌,配合双侧下颌支矢状骨劈开术前徙并上旋下颌。如预测发现,按上述设计处理后,仍显颏部后缩者,可加用颏部水平骨切开前徙术(图64A)。
B.手术步骤与要点:通常先作上颌Le FortⅠ型骨切开,并在垂直向按设计要求切除适量骨质,使上颌上徙至设计位。观察下颌能否前徙自动并上旋至矫正位,因在下颌轻度后缩发育不足的病例,在完成上颌上徙后,有可能通过下颌的自动上旋前移而达矫正位,如不能则按设计施行下颌支矢状骨劈开前徙术,如预测发现颏部仍显后缩者,尚需加用颏成形术,以矫治下颌前徙后仍然存在的颏部后缩畸形(图64B)。
C.术后处理同前。
上、下颌骨前份同时前突的矫治术已在上颌前份骨切开术及下颌前份根尖下骨切开术中述及,不再重复。
其他类型双颌畸形,可根据情况,选择以上介绍的手术方法及其适应证,合理地配合使用,以矫治相应的牙颌面畸形。
(13)不对称性牙颌面畸形的外科矫治:(surgical correction of asymmetric danto-maxillofacial deformities)
颜面的对称性是反映颜面正常解剖形态和病理性不对称性牙颌面畸形的重要标志之一。研究表明,颜面不显著的非对称性在正常

人群中普遍存在,其不对称性表现在颏部最明显。而绝对对称的颜面几乎是不存在的。本节讨论的是需要外科矫治的病理性不对称,即临床检查和测量显示颜面形态左右侧的比例明显不协调、不对称。首先是颌骨的不对称,通常即伴发牙列的不对称,同时亦可累及颜面软组织不对称。
不对称性牙颌面畸形可表现为单颌性,或上、下颌同时受累。临床最常见的偏颏(chin asmmetry)和下颌偏突颌畸形(laterognathism of the mandible),其次为单侧小颌畸形(unilateral microsomia),以及累及上下颌与相关软组织的偏面小颌畸形(hemifa-cial microsomia),此类畸形主要是第一、二腮弓发育异常引起,故又称第一、二腮弓综合征(the first and second branchial arches syndrome),也是最复杂的一类牙颌面畸形。偏颏畸形虽可单独存在,但往往伴发于偏颌畸形。下颌偏颌畸形可以由一侧下颌发育过度或发育不足引起,也可能是单侧髁状突增生过长所致。此外,由于外伤、肿瘤、颞下颌关节强直、骨缺损等亦可引起继发性的偏颌畸形,但不在本节讨论之列。出现在生长发育期的偏颌畸形,往往都会引起包括咬合在内的对颌及对侧继发畸形,而不对称性牙颌面畸形临床表现的个体差异极大,矫治亦较困难,在拟定治疗计划时应特别注意。由于不对称性牙颌面畸形的情况复杂,手术计划需针对个体而定,现仅例举几种典型的手术设计简述于下,其术前准备,术后处理与前述正颌手术相似,故不重述。
①单纯的偏颏畸形:手术设计和要点请参阅“颏成形术”。
②下颌偏突颌畸形:此类畸形多由下颌髁状突增生过长引起,亦可同时存在患侧下颌骨肥大(或称巨颌)畸形。
手术设计:
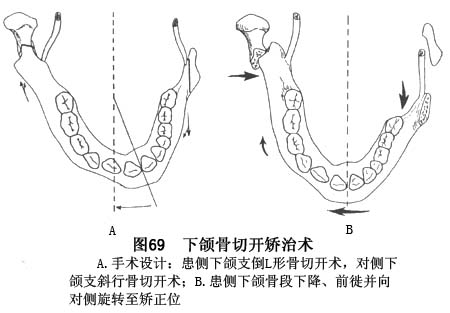
A.经口内双侧下颌支斜行骨切开术,使带有两侧牙列及下颌喙突之中央骨段向患侧旋转后退以矫正畸形。在下颌骨偏斜矫正后,往往还存在颏点偏斜,对此,尚需配合颏成形术予以矫正(图65)。
B.患侧经口内下颌支斜行骨切开术协同对侧下颌支矢状骨劈开术,配合颏成形术,适用于对侧下颌需向患侧旋转并同时前伸的病例。
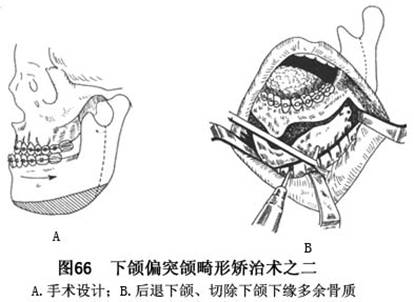
C.前述术式之一,配合患侧肥大的下颌下缘整复术(图66)。
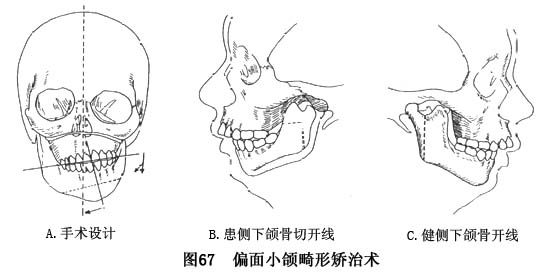
③偏面小颌畸形:偏面小颌畸形的矫治较为复杂而难度大,不仅患侧的上下颌及相应的咬合与软组织受累,且往往形成对侧面颌部不同程度的继发畸形,故手术设计将随累及的组织器官和程度不同而有差异。同时,该类畸形的矫治都不可能通过一次性手术达到功能与形态均较满意的效果。现以一侧上、下颌骨合并颜面软组织发育不足(或萎缩)为例,简述其手术设计(图67)及步骤如下:
手术设计及步骤:手术分两阶段进行
A.第一阶段:同期矫治上下颌畸形
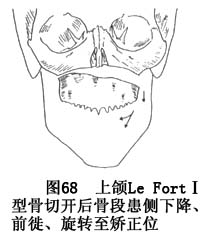
a.上颌Le FortⅠ型骨切开及骨移植术:按设计所需行全上颌Le FortⅠ型骨切开术,使上颌骨段由患侧下降,前徙并向对侧旋转至矫正位置后,在骨切开面之间遗留的缺损间隙内填塞纱条止血(图68)。
b.患侧下颌支倒L形骨切开及对侧下颌支斜行骨切开术:按设计要求完成两侧下颌支骨切开后,试行将带有下颌牙列的中央骨段自患侧下降、前徙并向对侧旋转至矫正位后,于骨切开间隙内填塞纱条止血(图69)。
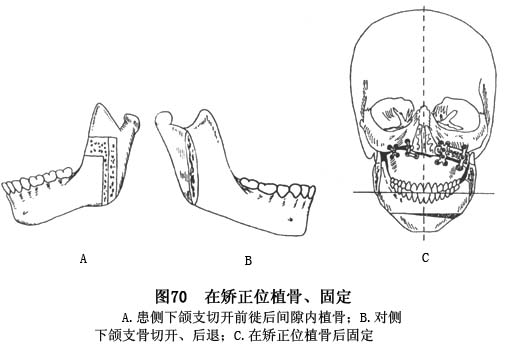
c.骨移植固定术:取出上颌填塞纱条,按上颌骨段移动至计划矫正位置后遗留骨间隙的大小和形态,将切取的自体髂骨修整成形后,移植于上下骨断面之间的间隙内,并妥善固定。必要时,可加用颅颌式悬吊钢丝以增强固位。继而拆除下颌填塞纱条,将下颌中央骨段自患侧下降,前徙,同时向对侧旋转至计划矫正位并与戴入上颌牙列的

引导板吻合后,用橡皮圈作颌间暂时固定,使上下颌及咬合保持在矫正位的基础上,于患侧下颌支倒L形骨缺损间隙内,植入髂骨并用小夹板固定,最后完成颏成形术(图70)。
B.第二阶段:整复软组织不足,恢复颜面软组织形态。
软组织的整复当以畸形、缺损的类型而异,一般在第一阶段手术3个月后即可进行。现以患侧颜面软组织包括皮肤、皮下及肌层和黏膜严重萎缩、短缺的进行性偏面萎缩为例,简述软组织的整复治疗。
手术设计:肩胛瓣游离移植整复术,必要时配合舌瓣带蒂移植整复唇萎缩畸形。
以往常用的方法包括大网膜游离或带血管蒂游离移植,或真皮脂肪游离移植整复术等,但因术后移植组织有较大程度的吸收,效果欠佳。目前采用带血管蒂的复合肩胛皮瓣或其他血管化的肌皮瓣(植入皮下部分去除表皮)移植整复的方法,具有一次完成,同时兼顾皮下组织及皮肤组织,成活率高吸收及萎缩小等优点。如伴发红唇萎缩的病例,可采用带蒂舌瓣移植,效果良好。
(14)宽面综合征矫治术(surgieal correction of large face syndrome):
宽面综合征系指双侧下颌角凸出伴咬肌肥大,并往往存在下颌平面与前颅底平面之交角(L
SN-GoGn)变小及颏部发育不良,一般无明显的咬合紊乱,临床表现为方形宽面畸形。此种畸形多见于东方黄种人,西方白种人较少。
①适应证:
A.在息止颌状态下,可见下颌角向外侧凸出,合并咬肌肥大。
B.两侧下颌角点(Go)之间的距离在上、中、下部面宽的比例大于正常,呈现方形宽面,明显影响颜面美容者。
C.合并或不合并颏部发育不良。
②术前准备:由于此类患者主要是以改善容貌美观为求治目的,故除需按正颌外科手术的要求做好测量分析、手术设计及全麻常规准备外,应特别了解、掌握患者的心态和治疗要求,做好术前的解释说明工作。
③麻醉:经鼻腔气管插管全麻。
④体位:仰卧。
⑤手术步骤及要点:宽面综合征的外科矫治术可以经口外及口内两种途径施行。经口外途径操作方便,但将遗留口外皮肤瘢痕,并有损伤面神经下颌缘支的危险性。本节主要介绍经口内途径施术的方法与要点。
A.黏膜切口:口内的黏膜切口同下颌支斜行骨切开术。
B.剥离与显露:基本同下颌支斜行骨切开术。仅自骨膜下分离下颌支外侧面及其后、下缘,并止于下颌乙状切迹以下,喙突及髁状突之软组织附着不予剥离。锐剥离咬肌及其肌腱的下附着至充分显露下颌角及下颌支中份。翼内肌之下颌角附着亦予剥离。
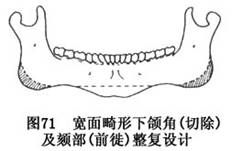
C.下颌角整复术:用下颌角牵开器经显露的下颌支外侧面置于下颌角内侧,以保护其深面的重要组织结构。用呈角形的小型骨钻,按术前设计在下颌角部切骨之大小及形态钻孔,并沿之形成一深透髓质骨的骨沟(图71),继用弯头骨刀或配合左右摆动锯切除膨凸之下颌角,最后用圆钻修整切骨缘。
D.切除整复肥大咬肌:切开已分离的咬肌下端,沿肌纤维行走之纵向,由下向上切除中层肌组织或相应的深层肌组织,保持咬肌纵向的完整性。冲洗创腔,置橡皮条引流,分层缝合伤口。
E.颏成形术:主要为颏部水平向切开前徙术(参阅颏成形术)。如同时存在颏部高度不足,可在完成前徙术的同时,用切除之下颌角骨质,按设计需要在骨断面之间行骨移植,用小夹板固定(图72)。
F.压力敷料包扎。
⑥术后处理:同一般全麻术后护理。24h抽出双侧下颌角部引流条,保持压力敷料。早期加强张口训练,以恢复肌功能和口张度。
⑦讨论:
A.以往将宽面综合征误认为系单纯的咬肌肥大。实际患单纯的咬肌肥大者甚少,呈现方形宽面者主要为下颌角与咬肌同时存在肥大,故在手术设计上必须认识此点方能获得较好的美容效果。
B.口外切口虽视野清楚,操作方便,但遗留瘢痕,这是以美容效果为主的手术应尽量避免的。对于只做下颌角及颏部整复术者,经口内黏膜切口即可完成。
C.通常下颌角与颏成形术配合切除部分肥大咬肌,即能较满意的矫正宽面畸形,而无需做下颌支部手术。如同时伴发有明显的下颌后缩,在前移颏部后仍显下颌后缩者,可考虑作经口内下颌支矢状劈开术前徙下颌,而不宜选用经口外行下颌支垂直骨切开前徙,下颌间隙内植骨的方法。
D.经口内行下颌角肥大整复术,视野较差,操作不便,因此,必须有良好的照明和显露(最好能用带光导纤维的牵开器),骨切开线要保持接近正常的下颌角形态,并注意避免折断器械和骨片。
E.切除部分的肥大咬肌时,切忌横断并全厚切除咬肌下份,而应采取沿咬肌纤维走行,呈纵向片切部分咬肌,减少咬肌纤维的纵向缩短和瘢痕挛缩,尽量保持咬肌纤维的长度,以避免导致术后张口受限。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现
 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
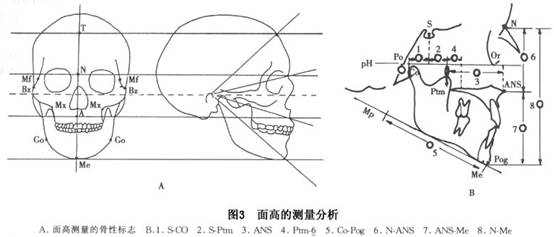
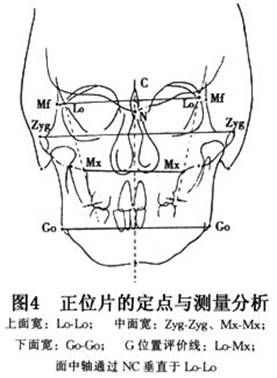
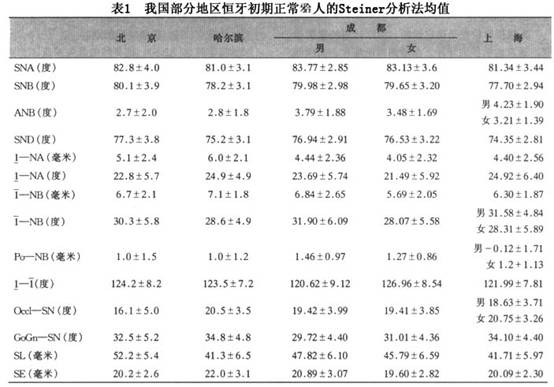
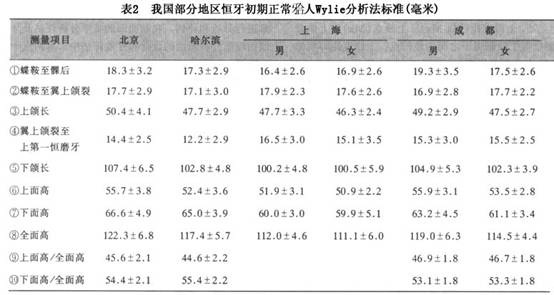

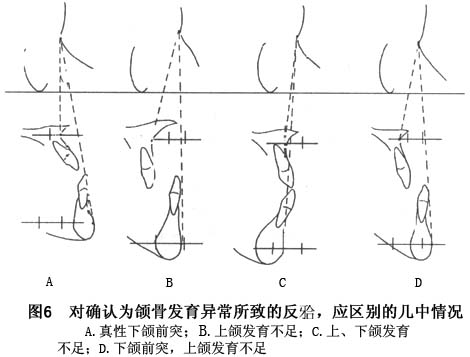
 鉴别诊断
鉴别诊断
 治疗
治疗
























 预后
预后
 预防
预防